โรคกระดูกพรุนรักษาอย่างไร? เข้าใจสาเหตุ และอาการ

เมื่ออายุมากขึ้นอวัยวะต่างๆ ในร่างกายก็เริ่มเสื่อมลงตามการใช้งาน โดยเฉพาะกระดูก เป็นส่วนที่จะเสื่อมลงเมื่ออายุเพิ่มขึ้น เพราะผ่านการใช้งานมานาน ยิ่งไม่มีการดูแลรักษาที่เหมาะสม ก็จะยิ่งเพิ่มความเสี่ยงต่อการเกิดปัญหาโรคกระดูก อย่าง โรคกระดูกพรุน ซึ่งเป็นโรคที่ทำให้เกิดความเสี่ยงที่จะกระดูกหักได้ง่าย และเป็นอันตรายต่อการใช้ชีวิต
บทความนี้ จึงได้รวบรวมข้อมูลที่ควรรู้เกี่ยวกระดูกพรุน ทั้งสาเหตุ อาการ การรักษา รวมถึงการป้องกันมาฝากกัน
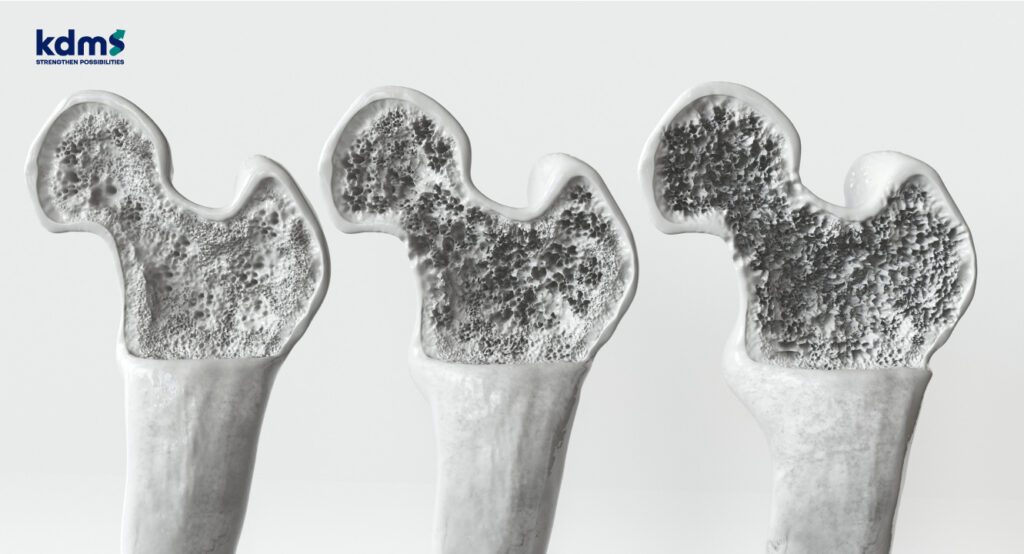
Table of Contents
โรคกระดูกพรุน (Osteoporosis) คืออะไร
โรคกระดูกพรุน (Osteoporosis) เป็นโรคที่สามารถเกิดได้กับกระดูกทั่วทั้งร่างกาย โดยมีลักษณะที่สำคัญคือ การมีความแข็งแรงของกระดูกลดลง (decrease bone strength) โดยที่ความแข็งแรงของกระดูก (bone strength) จะประกอบด้วยสองส่วนหลักๆ คือ ความหนาแน่นของกระดูก (bone density) และคุณภาพของกระดูก (bone quality) ผลเสียที่เกิดจากโรคกระดูกพรุน คือ ทำให้กระดูกมีความเสี่ยงต่อการเกิดกระดูกหักที่เพิ่มขึ้นมากขึ้น ซึ่งหากเกิดการหักที่บริเวณกระดูกสะโพก หรือกระดูกสันหลัง ก็จะสร้างปัญหาให้กับผู้ป่วยค่อนข้างมาก ทั้งด้านร่างกายและจิตใจ ตัวอย่างเช่น ถ้ามีกระดูกสะโพกหักแล้วไม่ได้รับการรักษาก็อาจจะทำให้ผู้ป่วยไม่สามารถที่จะเดินได้เองหรือเกิดภาวะติดเตียง แต่ถ้าทำการรักษาโดยการผ่าตัด ถึงแม้ว่าจะสามารถกลับมายืนเดินได้ แต่ก็อาจจำเป็นต้องใช้อุปกรณ์ช่วยเดินในบางราย ส่วนในกรณีที่กระดูกสันหลังหักยุบจากโรคกระดูกพรุนก็จะทำให้ผู้ป่วยบางรายมีอาการปวดหลัง หลังค่อมลง ส่วนสูงลดลง และในบางรายก็อาจมีปัญหาปวดหลังเรื้อรังรบกวนการใช้งาน หรือหลังค่อมลงจนทำให้การเดินยืนทรงตัวทำได้ยากขึ้น เป็นต้น นอกจากนั้นการที่มีกระดูกหักจากโรคกระดูกพรุนเกิดขึ้นครั้งหนึ่งแล้ว ก็จะเพิ่มความเสี่ยงในการเกิดกระดูกหักจากโรคกระดูกพรุนมากยิ่งขึ้น รวมไปถึงการเพิ่มอัตราการเสียชีวิตอีกด้วย
โรคกระดูกพรุน (Osteoporosis) แบ่งออกได้เป็นกี่ประเภท
โรคกระดูกพรุนหากแบ่งตามสาเหตุที่ทำให้เกิดโรคกระดูกพรุนนั้นสามารถแบ่งออกได้เป็น 2 ประเภท คือ
กระดูกพรุนชนิดปฐมภูมิ
- โรคกระดูกพรุนในผู้หญิงวัยหมดประจำเดือน เมื่อเข้าสู่ช่วงวัยหมดประจำเดือนฮอร์โมนเอสโตรเจนจะมีปริมาณที่ลดลง ซึ่งจะส่งผลให้เกิดการสลายตัวของกระดูกที่มากกว่าอัตราการสร้างกระดูก ทำให้โดยรวมแล้วเกิดการสูญเสียมวลกระดูก ซึ่งพบได้บ่อยภายหลังหมดประจำเดือนไปแล้วประมาณ 15 -20 ปี
- โรคกระดูกพรุนในผู้สูงอายุ เมื่ออายุที่เพิ่มมากขึ้น โดยเฉพาะอย่างยิ่งหลังจากอายุ 50 ปีขึ้นไป จะมีอัตราการสลายตัวของกระดูกมากกว่าการสร้างกระดูกขึ้นมาใหม่ ทำให้เกิดความไม่สมดุลระหว่างการสร้างและการสลายของกระดูก โดยที่การเปลี่ยนแปลงนี้จะทำให้เกิดการลดลงของมวลกระดูกอย่างค่อยเป็นค่อยไป ในที่สุดจะทำให้เกิดโรคกระดูกพรุนตามมาได้
กระดูกพรุนชนิดทุติยภูมิ
กระดูกพรุนชนิดทุติยภูมิ หมายถึง โรคกระดูกพรุนที่มีสาเหตุมาจากโรค หรือ ภาวะอื่นๆ ที่ส่งผลกระทบต่อกระดูก นอกเหนือจากอายุที่เพิ่มมากขึ้นและวัยหมดประจำเดือนในเพศหญิงดังที่กล่าวไปแล้วข้างต้น ดังนั้นภาวะนี้จึงสามารถพบได้ในทุกเพศ ทุกวัย ตัวอย่างของโรคบางชนิด อาทิเช่น โรคเบาหวาน (ทั้งชนิดที่ 1 และ 2) ภาวะฮอร์โมนพาราไทรอยด์สูง โรคข้ออักเสบรูมาตอยด์ โรคตับเรื้อรัง โรคไตวายเรื้อรัง เป็นต้น การใช้ยากลุ่มที่ทำให้เกิดการสูญเสียมวลกระดูก เช่น รับประทานยากลุ่มสเตียรอยด์ติดต่อกันเป็นระยะเวลานาน ภาวะการขาดสารอาหารรวมถึงวิตามินและแร่ธาตุที่จำเป็น นอกจากนี้การสูบบุหรี่จัดและการดื่มแอลกอฮอล์ปริมาณที่มากเกินไป ยังสามารถที่จะส่งเสริมทำให้เกิดโรคกระดูกพรุนได้อีกด้วย

โรคกระดูกพรุนมีอาการเป็นอย่างไร สามารถที่จะสังเกตจากอาการได้หรือไม่
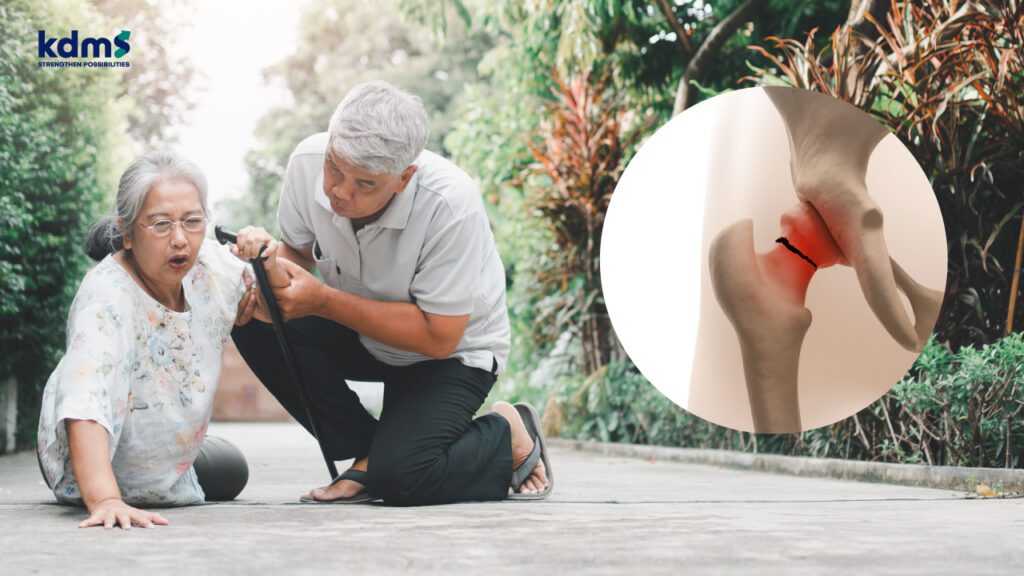
โรคกระดูกพรุนเป็นโรคที่ส่วนใหญ่มักจะไม่มีอาการ หรือสัญญาณเตือนให้ได้รู้ตัวก่อนล่วงหน้า (ทำให้เราอาจจะเรียกได้ว่าเป็น “ภัยเงียบ”) ทำให้กว่าที่จะทราบว่ามีภาวะกระดูกพรุนนี้ก็ต่อเมื่อกระดูกหักไปแล้วภายหลังจากมีอุบัติเหตุที่ไม่รุนแรง เช่น การหกล้ม ซึ่งตำแหน่งที่กระดูกหักที่พบได้บ่อย คือ กระดูกข้อสะโพก กระดูกสันหลัง กระดูกข้อมือ กระดูกหัวไหล่ เป็นต้น อย่างไรก็ตามยังมีกระดูกในบางตำแหน่ง เช่น กระดูกสันหลังซึ่งสามารถที่จะเกิดการหักยุบได้ โดยที่ไม่มีประวัติล้มที่ชัดเจน อาจมีเพียงแต่ประวัติการยกของหนักหรือก้มตัว เป็นต้น และกระดูกสันหลังหักยุบจากโรคกระดูกพรุนนี้ส่วนใหญ่ของผู้ป่วย (2 ใน 3 หรือ มากถึง 3 ใน 4) จะไม่มีอาการเลยด้วยซ้ำ ดังนั้นการที่ผู้สูงอายุหมั่นสังเกตส่วนสูงที่ลดลงอย่างมีนัยสำคัญ (ส่วนสูงลดลง ≥ 4 ซม. เทียบกับส่วนสูงมากที่สุด หรือ ลดลง ≥ 2 ซม. เทียบกับที่วัดสถานที่เดิมที่มาตรฐานสองครั้ง) รวมไปถึงการมีหลังค่อมมากขึ้นจะช่วยเพิ่มโอกาสในการมาตรวจเพื่อวินิจฉัยโรคกระดูกพรุน อย่างไรก็ตามการที่จะรู้ได้ว่ามีโรคกระดูกพรุนก่อนที่จะมีกระดูกหักเกิดขึ้นนั้น จึงจำเป็นต้องทำการตรวจด้วยเครื่องตรวจวัดความหนาแน่นมวลกระดูก (Bone Mineral Density หรือ BMD)
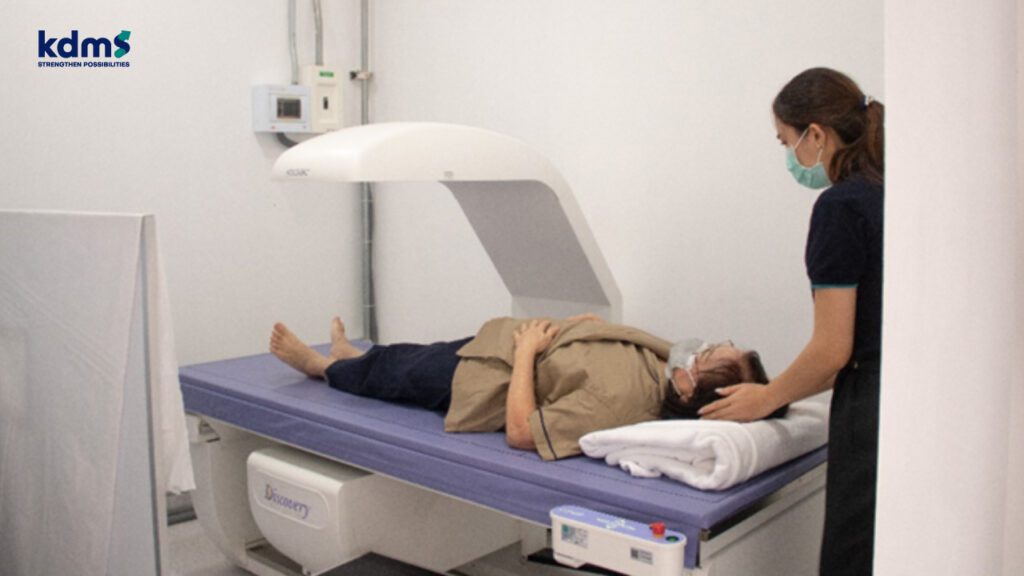
ปัจจุบันเราใช้เครื่องมือใดในการประเมินความหนาแน่นของกระดูก
การตรวจวัดความหนาแน่นของกระดูก (BMD) ปัจจุบันมีหลายวิธี แต่วิธีการตรวจวัดความหนาแน่นของกระดูกที่ถือว่าเป็นมาตรฐานสำหรับการวินิจฉัยโรคกระดูกพรุน รวมไปถึงติดตามการภายหลังที่ให้การรักษา คือ การตรวจวัดความหนาแน่นของกระดูก โดยใช้รังสีเอกซเรย์พลังงานต่ำสองค่าพลังงาน (Dual Energy X-ray Absorptiometry หรือเรียกสั้นๆ ว่า DXA) โดยตรวจวัดที่ตำแหน่งซึ่งพบว่ามีกระดูกหักจากโรคกระดูกพรุนได้บ่อย กล่าวคือ ตำแหน่งของกระดูกสันหลัง และกระดูกสะโพก รวมไปถึงตรวจวัดบริเวณข้อมือ (หากมีข้อบ่งชี้ในการตรวจ) โดยการตรวจวัดมวลกระดูกด้วยเครื่อง DXA นั้น จะใช้เวลาการตรวจไม่นาน ไม่มีอาการเจ็บขณะที่ตรวจ รวมไปถึงการได้รับปริมาณรังสีจากการตรวจที่ต่ำมากอีกด้วย
บุคคลใดบ้างที่ควรตรวจวัดความหนาแน่นมวลกระดูก
สำหรับข้อบ่งชี้ในการตรวจวัดความหนาแน่นของกระดูก อ้างอิงตามคำแนะนำเวชปฏิบัติการดูแลรักษาโรคกระดูกพรุน มูลนิธิโรคกระดูกพรุนแห่งประเทศไทย ฉบับล่าสุด (พ.ศ. 2564) จะมีข้อบ่งชี้คือ
1.ผู้หญิงอายุ ตั้งแต่ 65 ปีขึ้นไป หรือ ผู้ชายอายุ ตั้งแต่ 70 ปีขึ้นไป
2.ผู้หญิงที่หมดประจำเดือนก่อนอายุ 45 ปี (รวมถึงผู้ที่ถูกตัดรังไข่ทั้งสองข้าง)
3.ผู้หญิงที่มีภาวะเอสโตรเจนในเลือดต่ำอย่างน้อย 1 ปี ก่อนหมดประจำเดือน (เช่น ได้ยากลุ่ม GnRH agonist หรือ เจ็บป่วยเรื้อรัง) แต่ยกเว้นผู้หญิงช่วงที่ตั้งครรภ์และให้นมบุตร
4.ผู้หญิงวัยหมดประจำเดือน หรือ ผู้ชายอายุ 50-70 ปี ที่มีข้อบ่งชี้ข้อใดข้อหนึ่งดังต่อไปนี้
- ได้ยาสเตียรอยด์ ขนาดเทียบเท่า เพรดนิโซโลน 5 มก./วัน ต่อเนื่องกัน ตั้งแต่ 3 เดือน ขึ้นไป
- เคยมีกระดูกหัก จากอุบัติเหตุไม่รุนแรง
- มีบิดา หรือ มารดา สะโพกหัก จากอุบัติเหตุไม่รุนแรง
- ดัชนีมวลกาย น้อยกว่า 20 กก./ตารางเมตร
- ส่วนสูงลดลง ≥ 4 ซม. เทียบกับส่วนสูงมากที่สุด หรือ ลดลง ≥ 2 ซม. เทียบกับที่วัดสถานที่เดิมที่มาตรฐานสองครั้ง
5.ผู้หญิงที่ได้รับยา aromatase inhibitor หรือ ผู้ชายที่ได้รับยา androgen deprivation therapy
ใช้เกณฑ์ใดการวินิจฉัยโรคกระดูกพรุนภายหลังการตรวจวัดมวลกระดูก
องค์การอนามัยโลก (WHO) ได้กำหนดเกณฑ์ในการวินิจฉัยกระดูกพรุน โดยใช้ค่ามวลกระดูกซึ่งต้องวัดโดยเครื่อง DXA ณ ตำแหน่งกระดูกสันหลังหรือกระดูกสะโพก ที่ต่ำที่สุด (หรือที่ตำแหน่งกระดูกข้อมือหากมีข้อบ่งชี้) เพื่อใช้เทียบกับค่ามวลกระดูกเฉลี่ยปกติของประชากรที่อายุน้อย (Young adult mean) กล่าวคือ
- ถ้ามวลกระดูกที่วัดได้มีค่า มากกว่าหรือเท่ากับ -1 ส่วนเบี่ยงเบนมาตรฐาน เมื่อเทียบกับค่ามวลกระดูกเฉลี่ยปกติของประชากรที่อายุน้อย (ค่านี้จะเรียกว่า T-Score ≥ -1.0) ถือว่า “ปกติ”
- ถ้ามวลกระดูกที่วัดได้มีค่า ระหว่าง -1 ถึง -2.5 ส่วนเบี่ยงเบนมาตรฐาน เมื่อเทียบกับค่ามวลกระดูกเฉลี่ยปกติของประชากรที่อายุน้อย(ค่านี้จะเรียกว่า T-Score ระหว่าง -1 ถึง -2.5) ถือว่า “กระดูกบาง”
- ถ้ามวลกระดูกที่วัดได้มีค่า น้อยกว่าหรือเท่ากับ -2.5 ส่วนเบี่ยงเบนมาตรฐาน เมื่อเทียบกับค่ามวลกระดูกเฉลี่ยปกติของประชากรที่อายุน้อย (ค่านี้จะเรียกว่าT-Score ≤ -2.5) ถือว่า “กระดูกพรุน”

เราสามารถให้การวินิจฉัยโรคกระดูกพรุน นอกเหนือจากการการตรวจวัดมวลกระดูกได้หรือไม่
ในปัจจุบันการวินิจฉัยโรคกระดูกพรุน นอกเหนือจากการตรวจวัดมวลกระดูกด้วยเครื่องตรวจวัดมาตรฐานและใช้เกณฑ์การวินิจฉัย ตามค่า T-Score ดังที่ได้กล่าวไปแล้ว เรายังสามารถให้การวินิจฉัยโรคกระดูกพรุน ในผู้หญิงวัยหมดประจำเดือนหรือผู้ชายที่มีอายุตั้งแต่ 50 ปีขึ้นไป ร่วมกับการมีกระดูกสันหลังหักหรือกระดูกสะโพกหัก จากอุบัติเหตุที่ไม่รุนแรง, ผลมวลกระดูกอยู่ในช่วงกระดูกบาง ร่วมกับ มีกระดุกหักจากอุบัติเหตุที่ไม่รุนแรงที่ตำแหน่ง ต้นแขน แขนส่วนปลาย กระดูกเชิงกราน หรือการที่มีกระดูกบางร่วมกับค่าความเสี่ยงจากการตรวจวัดโดยเครื่องมือที่เรียกว่า Fracture Risk Assessment Tool (FRAX) ของประเทศไทย แล้วพบว่าความเสี่ยงของการเกิดกระดูกสะโพกหักในช่วงเวลา 10 ปี ข้างหน้า มากกว่าหรือเท่ากับร้อยละ 3
การรักษาโรคกระดูกพรุน (Osteoporosis)
เมื่อได้รับการวินิจฉัยโรคกระดูกพรุนแล้ว แพทย์ผู้ตรวจรักษาจะทำการประเมินและเลือกวิธีการรักษาที่เหมาะสมซึ่งอาจจะแตกต่างกันไปในผู้ป่วยแต่ละราย โดยมีจุดประสงค์ของการรักษาที่สำคัญที่สุด คือ การลดความเสี่ยงของการเกิดกระดูกหักจากโรคกระดูกพรุนที่จะเกิดขึ้นในอนาคต โดยการรักษาโรคกระดูกพรุนสามารถแบ่งออกเป็นสองส่วนใหญ่ๆ คือ การรักษาโดยไม่ใช้ยา และการรักษาโดยใช้ยา

การรักษาโดยไม่ใช้ยา
การรับประทานแคลเซียมและวิตามินดี ให้เพียงพอกับความต้องการในแต่ละวัน โดยปริมาณแคลเซียม (Elemental Calcium) สำหรับผู้ที่มีอายุระหว่าง 19-50 ปี คือ 800 มก./วัน และผู้ที่มีอายุตั้งแต่ 51 ปีขึ้นไป คือ 1,000 มก./วัน อย่างไรก็ตาม ไม่แนะนำให้ทานแคลเซียม(Elemental Calcium) ที่มากกว่า 1,500 มก./วัน เพราะประโยชน์ต่อกระดูกยังไม่ชัดเจน และเพิ่มความเสี่ยงต่อการเกิดโรคหัวใจและหลอดเลือด ส่วนวิตามินดีที่ควรได้รับในแต่ละวัน คือ ประมาณ 600 ยูนิต/วัน ในผู้ที่มีอายุ 18-70 ปี และ 800 ยูนิต/วัน ในผู้ที่มีอายุตั้งแต่ 71 ปีขึ้นไป โดยที่ไม่ควรเกิน 4,000 ยูนิต/วัน อย่างไรก็ตามขนาดของวิตามินดีที่อาจต้องให้เสริมจะมีความแตกต่างกันไปในผู้ป่วยแต่ละราย โดยพิจารณาจากหลายปัจจัย รวมไปถึงการตรวจวัดระดับของวิตามินดีในเลือด ส่วนการรับประทานอาหารแนะนำให้รับประทานอาหารให้ครบทั้งห้าหมู่
- การออกกำลังกาย เพื่อคงความหนาแน่นของกระดูก และลดการสูญเสียมวลกระดูก เช่น การเดิน ประมาณ 30-40 นาทีต่อครั้ง อาทิตย์ละ 3-4 ครั้ง, การรำมวยจีน, การเต้นลีลาศ เป็นต้น ซึ่งการออกกำลังกายที่เหมาะสมควรต้องมีการปรับให้เหมาะสมในผู้ป่วยแต่ละราย
- หลีกเลี่ยงพฤติกรรมที่เสี่ยงต่อการเกิดโรคกระดูกพรุน เช่น การสูบบุหรี่ การดื่มแอลกอฮอล์ เป็นต้น
- การป้องกันการหกล้ม เพราะการหกล้มเป็นสาเหตุหลักที่ทำให้เกิดกระดูกหักในผู้ป่วยโรคกระดูกพรุน กล่าวคือ ต้องมีการปรับสภาพที่อยู่อาศัยให้เหมาะสม การประเมินเรื่องการมองเห็น การใช้อุปกรณ์ช่วยเดิน (ไม้เท้า หรือ walker) หากมีความจำเป็น รวมไปถึงการประเมินเกี่ยวกับยาที่รับประทานเพราะยาบางชนิดอาจทำให้เกิดผลข้างเคียงที่เพิ่มความเสี่ยงต่อการหกล้มได้ เช่น หน้ามืด เวียนหัว เป็นต้น
การรักษาโดยใช้ยา
ยาที่ใช้ในการรักษาโรคกระดูกพรุนที่ใช้ในประเทศไทย สามารถแบ่งได้เป็น สองกลุ่มใหญ่ๆ ตามกลไกการออกฤทธิ์ของยา คือ
- ยาที่ช่วยลดการสลายของกระดูก (Antiresorptive agents) ซึ่งมีทั้งชนิดรับประทาน (อาทิตย์ละเม็ด หรือ เดือนละเม็ด), ชนิดฉีด (ฉีดเข้าชั้นใต้ผิวหนังทุกหกเดือน หรือฉีดเข้าเส้นเลือดดำทุกสามเดือน รวมไปถึงฉีดเข้าเส้นเลือดดำทุกหนึ่งปี)
- ยาที่กระตุ้นการสร้างกระดูก (Anabolic agents) โดยยาชนิดนี้จะมีวิธีการบริหารยาคือ ฉีดเข้าชั้นใต้ผิวหนังทุกวัน และในปัจจุบันยังมียาที่เพิ่งจะนำเข้าประเทศไทยได้ไม่นานนัก โดยมีกลไกการออกฤทธิ์ทั้งลดการสลายกระดูกและกระตุ้นการสร้างกระดูก โดยฉีดเข้าชั้นใต้ผิวหนังทุกหนึ่งเดือน
สำหรับการตัดสินใจว่าควรจะเลือกใช้ยากลุ่มใดหรือยาชนิดใดในการรักษาผู้ป่วยโรคกระดูกพรุนนั้น แพทย์ผู้รักษาจะประเมิน อธิบายและตัดสินใจร่วมกับผู้ป่วย และ/หรือ ญาติ เพื่อวางแผนการรักษาที่เหมาะสมซึ่งอาจจะแตกต่างกันไปในผู้ป่วยแต่ละราย
กล่าวโดยสรุปคือ ในผู้สูงอายุหรือผู้ที่เข้าเกณฑ์ในการตรวจวัดมวลกระดูกดังที่ได้กล่าวไปแล้วข้างต้น ก็ควรมาปรึกษาแพทย์เพื่อตรวจวัดมวลกระดูก และหากเข้าเกณฑ์การวินิจฉัยโรคกระดูกพรุนแล้วควรที่จะได้รับการรักษาโรคกระดูกพรุนโดยใช้ยา เพื่อลดความเสี่ยงที่จะเกิดกระดูกหักจากโรคกระดูกพรุนในอนาคต อย่างไรก็ตาม ณ ปัจจุบันยังไม่มีการรักษาด้วยยาชนิดใดที่จะสามารถลดความเสี่ยงของการเกิดกระดูกหักในอนาคตให้เท่ากับศูนย์ได้ และการรักษาโดยวิธีไม่ใช้ยา เช่น การรับประทานแคลเซียมและวิตามินดีอย่างเพียงพอ การออกกำลังกายอย่างสม่ำเสมอ เป็นต้น ก็มีความสำคัญไม่น้อยกว่าการรักษาด้วยยา นอกจากนี้ ในคนทั่วไปที่อายุไม่มากก็ควรให้มีการสะสมมวลกระดูกสะสมไว้ให้มาก ไม่ว่าจะเป็น ด้วยการรับประทานอาหารที่มีประโยชน์ ครบทั้ง 5 หมู่ และการรับประทานแคลเซียมวิตามินดีอย่างเพียงพอ หมั่นออกกำลังกายเป็นประจำ รวมไปถึง งดพฤติกรรมที่เป็นปัจจัยเสี่ยง เช่น การดื่มแอลกอฮอล์ปริมาณมากเกินไป การสูบบุหรี่ เป็นต้น เพียงเท่านี้ก็จะช่วยลดความเสี่ยงที่จะเป็นโรคกระดูกพรุนได้
บทความโดย: พ.ต.นพ. ธีรภัทร ธุถาวร ศัลยแพทย์ชำนาญการด้านโรคกระดูกพรุน











